凯爱健康 2025年11月24日 16:26 浙江
宫颈癌是可以通过HPV疫苗接种、筛查和癌前病变早期治疗来预防的癌症。随着HPV检测成为首选的初筛方法,如何有效管理大量HPV阳性女性,避免不必要的阴道镜转诊和过度治疗,同时不漏诊高危人群,成为全球尤其是资源有限地区面临的重大挑战。发表在《Cancer Biology & Medicine》上的一项在中国新疆农村开展的大规模真实世界研究,为解答这一问题提供了关键证据。
这项研究纳入了超过8600名25岁及以上的女性,旨在系统评估多种基于HPV的“筛查-分流”算法的表现。研究分析比较了传统的细胞学分流、HPV拓展分型,以及新兴的DNA甲基化检测的价值。
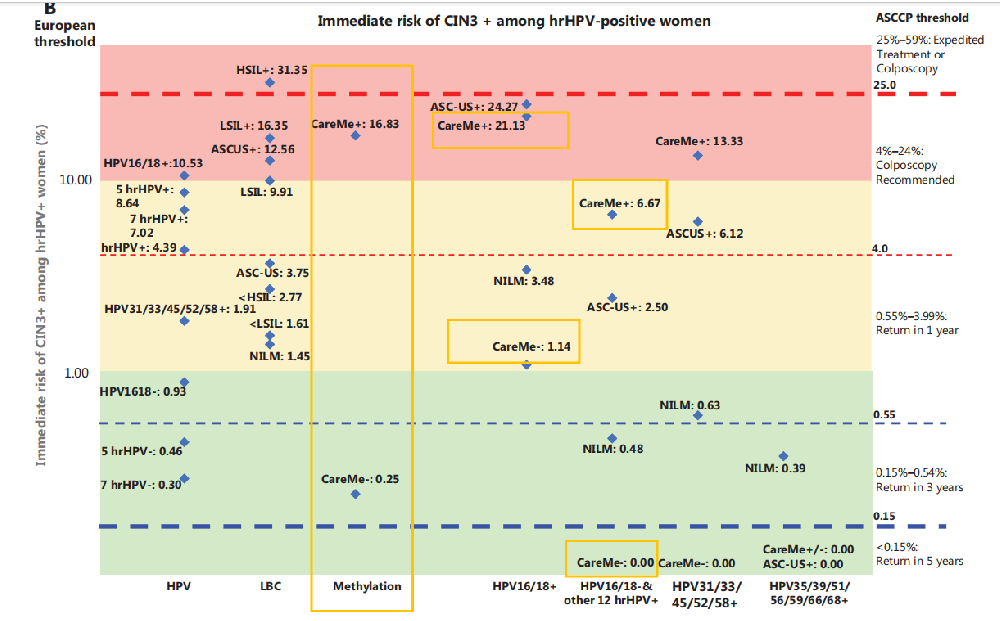
hrHPV阳性女性的病变风险:
甲基化阳性或细胞学ASC-US+的hrHPV阳性女性,其CIN2+风险超过20%,CIN3+风险超过4%(根据ASCCP标准)或10%(根据欧洲标准),需要立即进行阴道镜检查。
对于其他12种hrHPV阳性的女性,如果细胞学阴性或甲基化阴性,其CIN2+风险分别仅为0.96%和0.65%,CIN3+风险更低,属于低风险,可延迟随访。
七种HPV型别(阳性者转诊)的单步分流方案,几乎保留了HPV初筛的高敏感性(90.0%),同时将阴道镜转诊率降低了38%,比较适合中国农村等资源有限地区。
甲基化检测:精准分流的利器
本研究采用的CareMe甲基化检测,通过检测人源基因EPB41L3和HPV病毒基因(HPV16 L1/HPV18 L2) 的甲基化水平来评估病变风险。研究发现,甲基化状态与宫颈病变的严重程度高度相关:在hrHPV阳性女性中,甲基化阳性率从正常组织的26.0%,逐步上升到CIN1的46.9%,CIN2的64.3%,直至CIN3+的97.1%。这表明甲基化是一个与疾病进展密切相关的优秀生物标志物。
甲基化检测的优势在本研究中尤为突出:
1.高效的风险分层能力: 研究发现,hrHPV阳性且甲基化检测也为阳性的女性,其发生高级别病变(CIN2+)的即刻风险超过25%,发生CIN3+的风险也高达16.8%,远高于需要立即转诊的阈值。这使甲基化成为了一个非常可靠的“危险信号”,能精准识别出真正需要立即接受阴道镜检查的高危人群。
2.在两步分流中表现卓越: 在两步分流算法中(先检测HPV16/18,对其他12种hrHPV阳性者再进行二次分流),使用甲基化检测替代细胞学,展现了与细胞学分流相似的高敏感性(89.6% vs 87.5%)和特异性(96.4% vs 95.7%),并显著降低了转诊率。这对于解决部分地区细胞学医生匮乏、质量不稳定的痛点具有重要意义。
3.界定低风险人群,避免过度医疗: 对于非HPV16/18的其他12种hrHPV阳性女性,如果其甲基化检测结果为阴性,那么她们发生CIN2+的风险极低(仅0.65%)。这为这部分数量庞大的人群提供了明确的信号,她们可以安全地延迟随访,从而极大地减轻了医疗系统的负担和女性的焦虑。即便是HPV16/18阳性女性,若甲基化检测结果为阴性,发生CIN3+的风险仅为1.14%, 未达到转诊阴道镜的阈值。
结论与展望
甲基化检测则作为一种更先进的分流工具,展现出精准区分高危与低危人群的巨大潜力,特别适用于在资源允许时进行更精细化的风险分层,或作为细胞学的可靠替代方案。
这些发现不仅为中国制定适合国情的宫颈癌消除策略提供了直接、可行的科学依据,也为全球WHO指南的更新贡献了来自真实世界、资源有限环境下的宝贵数据。未来,随着甲基化检测技术的发展和经济成本的降低,甲基化检测有望在宫颈癌筛查中扮演更加重要的角色。
文献来源:
Rezhake R, Abuduxikuer G, Abudurexiti G, Zhuo Q, Muhetaer K, Abulimiti T, Ouyang Y, Li W, Yang J, Tuerxun G, Zhao F, Abulizi G, Arbyn M. Evaluation of the multiple HPV-based "screen and triage" algorithms in real-world settings of rural China. Cancer Biol Med. 2025 Oct 6;22(9):1053–67.




