维视阅互联网医院2024年10月15日 13:29浙江

2024年10月15日是第41个国际盲人节。
截至2023年,我国有超过1700万视力障碍人士,占全国残疾人口的17%,约占全球视障人口的18%。盲属于视力残疾的一类,分为一级盲和二级盲:
一级盲为最佳矫正视力低于0.02,或视野半径小于5度。
二级盲为最佳矫正视力等于或优于0.02,而低于0.05,或视野半径小于10度。
盲人的世界是什么样的?
根据失明的程度和原因,盲人的视觉体验各不相同。有的盲人可能保留了一定的光感或色彩感知能力,而有的则完全失去了视觉,就像歌词(你是我的眼)中写的—只能看见一片虚无。在旧时代,盲人大多是从事卜卦算命,或是吹拉弹唱的民间艺人。而在如今的网络时代,失去视觉能力,意味着几乎失去所有的生活能力。他们渴望光明,更渴望光明下的生活,我国平均文盲率不到3%,但视障群体的文盲率超过43%,国内超过90%的视障就业者都在从事按摩推拿工作。视障群体就像是时代的弃儿,被自动隔绝在正常生活之外,他们的人生道路就如同现实中的盲道,看似四通八达,实际却寸步难行,充满危险与艰辛。

常见的致盲原因有哪些?
1、白内障—世界第一致盲眼病
白内障就是眼内晶状体混浊,导致了视物模糊、眩光等,严重时还会致盲。在世界范围内,白内障是首位致盲性眼病。
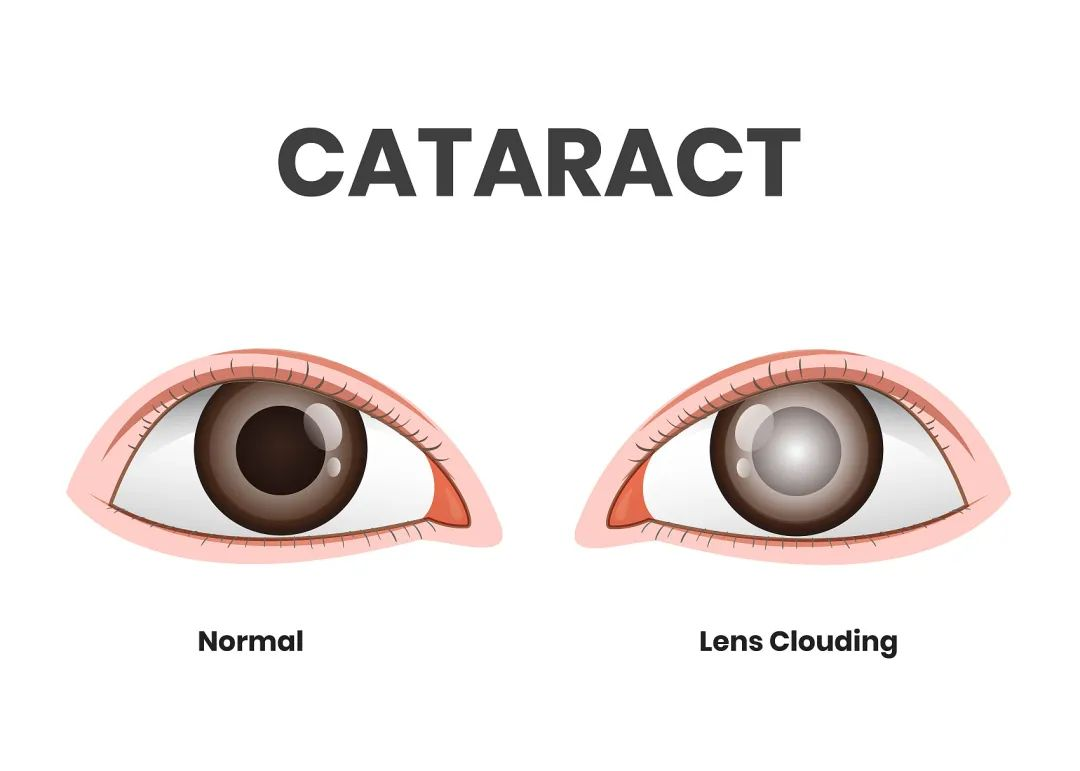
白内障的发病率随年龄增长而增加,可能是正常衰老现象,但营养不良、代谢障碍、过度暴露于日光或其他照射源、创伤和某些药物(如:可的松)也可加速其发展。
目前尚无经过证实的疗法能预防白内障形成或延缓晶状体混浊进展。但观察性研究显示一些干预措施可能有所帮助,如:多吃水果蔬菜,摄入足够的维生素;避免眼部过度疲劳;避免眼部紫外线暴露;早发现、及时采取正规手术治疗。
先天性白内障是指出生前或出生后1年内出现晶状体不透明而引起折射率发生变化的眼部疾病,患儿出生后由于混浊晶状体的遮挡,无法接受外界光线和颜色的刺激,视觉发育受影响,先天性白内障是造成儿童视力下降甚至致盲的常见疾病之一,遗传、妊娠期感染和营养不良等因素均可能导致先天性白内障。提高防范意识,做好新生儿眼部疾病筛查,可以有效避免先天性白内障造成严重后果。
2、青光眼—致盲不可逆
青光眼是全球第二位致盲眼病,致盲不可逆转。青光眼是由于眼压超越了眼球内组织,尤其是视神经能承受的极限,压迫眼球和视神经,引起特征性的视神经萎缩和视野缺损。常表现为:眼胀、眼痛、围绕光源出现色彩鲜明的光环;视力下降并伴随头痛、恶心、呕吐等;眼球变硬等。
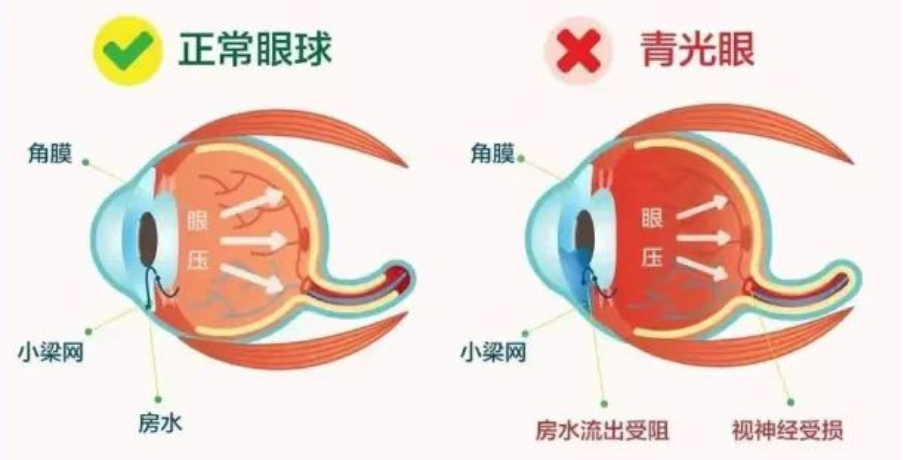
青光眼分为原发性和继发性两类,原发性青光眼可能与遗传有关,而控制不佳的慢性眼病可能导致继发性青光眼。如葡萄膜炎,眼底出血及眼外伤的患者,眼睛内的炎症细胞或者血细胞堵塞了眼睛的排水管道,从而引起眼压增高,成为继发性青光眼。
避免青光眼致盲的预防措施主要有:发现眼部异常及时就医,按时随访;防止孕期病毒感染;避免过度劳累;保持心情愉悦等。
3、糖尿病视网膜病变
糖尿病视网膜病变是糖尿病最常见和严重的微血管并发症之一,是导致糖尿病患者视力下降的主要原因,也是成人后天性失明的主要原因。目前,我国糖尿病患者总数超过1.4亿,每4名糖尿病患者中就有1名是糖尿病视网膜病变患者。
长期高血糖可使糖尿病患者的视网膜毛细血管外周细胞减少、内皮细胞增长以及基底膜增厚,这些改变可使视网膜毛细血管管腔变狭窄,使视网膜组织缺血缺氧,从而对视网膜造成损害。糖尿病患者常伴有血流动力学异常,比如血液粘滞度增加、血液凝固亢进、血小板易凝聚等,这些变化可引起血管内皮损害以及毛细血管闭塞,使视网膜组织缺氧。研究表明糖尿病病程越长,糖尿病视网膜病变的患病率越高且病情越重。
对糖尿病患者定期进行眼底检查非常重要,另外,良好的血糖控制是预防糖尿病视网膜病变的根本,因此从发现糖尿病开始就应该进行积极有效的血糖管理。
4、早产儿视网膜病变
早产儿视网膜病变(retinopathy of prematurity,ROP)是一类发生于早产儿、低体重儿的视网膜血管异常增生性眼病,是导致儿童盲的重要原因之一,占儿童盲的6%~18%。我国早产儿中ROP的平均发病率为15%~20%,进展非常快速,未及时治疗的ROP可能引起视网膜脱离从而致盲。早产、低出生体重儿及吸氧是主要的ROP危险因素。
早产儿视网膜病变是国际上公认的需要做筛查的新生儿眼底疾病,数字化眼科广域成像系统因方便、快捷、安全、可存储的特点,已成为ROP筛查的最佳方法,也大大提高了ROP筛查的范围和准确性。
ROP的筛查范围:出生胎龄≤34周的早产儿和出生体重﹤2000g的新生儿。
ROP的筛查时间:首次筛查时间(见下表)根据不同出生胎龄而定,筛查间隔根据首次检查结果而定。
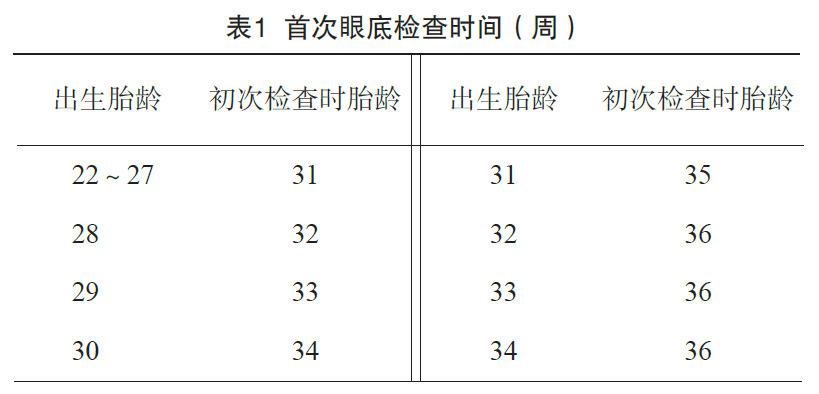
早产儿视网膜病变是一种可防治的疾病,筛查和治疗对预防ROP致盲至关重要。通过对高危早产儿进行常规筛查,并对发现的早期病变及时治疗,大部分ROP患儿预后视力可达到正常水平。




