凯爱健康 2025年07月23日 09:29 浙江
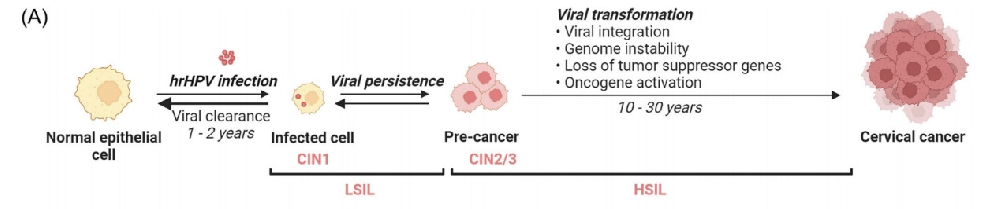
宫颈癌变的过程
宫颈癌是全球女性第四大常见癌症,主要由高危型HPV持续感染引起。HPV病毒载量(样本中HPV DNA的量)被认为与宫颈病变严重程度和宫颈癌的临床预后相关。发表在《journal of medical virology》的一篇系统综述检索了EMBASE、PubMed和Web of Science三大数据库,共纳入85项研究、涉及173,746名女性(病毒载量检测方法有qPCR、HC2、ISH,测量单位有RLU/CO、拷贝数/细胞),评估病毒载量与疾病严重程度(CIN分级、癌症分期)及临床结局(总生存期、无病生存期、复发率)的关联性。结论:85.9%的研究证实HPV病毒载量越高,宫颈病变越严重(CIN2+/癌症),生存率越低、复发风险越高!
85项研究,两类样本:
· 细胞学样本(72项研究,172,227人):用于筛查/转诊的宫颈涂片。
· 组织活检样本(13项研究,1,519人):用于癌症诊断的组织样本。
主要发现:
正相关性:85.9%(73/85)的研究表明,高HPV病毒载量与更高宫颈疾病严重度(CIN 2+或癌症)及更差临床结局(生存率降低、复发率升高)显著相关。
无相关性(3.5%)或负相关性(10.6%):少数研究结果不一致,可能与病毒载量分组阈值差异或检测方法不同有关。
细胞学样本:86.1%(62/72)的研究发现病毒载量与CIN分级或癌症分期正相关。高病毒载量主要预测疾病严重程度(如CIN进展),但对临床结局的预测价值有限。
组织活检样本:84.6%(11/13)的研究发现病毒载量越高,癌症分期越晚、预后越差。高病毒载量显著关联更差临床结局(如总生存期缩短),尤其在HPV16阳性患者中。
临床价值:
病毒载量是独立于HPV基因型、病毒整合等因素的预后指标,可能用于风险分层(如识别高复发风险患者)。
高病毒载量的肿瘤可能对免疫治疗更敏感(如PD-L1抑制剂),因其与免疫抑制微环境相关。
研究的局限性:
本文纳入的85项研究因方法学差异大(病毒载量单位、阈值、采样类型不一致),无法进行Meta分析。未来需标准化病毒载量测量方法(如统一阈值和单位),以提高研究可比性。
总结
本综述证实HPV病毒载量越高,宫颈病变越严重且预后越差,支持其作为宫颈癌风险分层和治疗选择的潜在标志物。未来需通过标准化技术(如统一检测方法、单位与阈值)推动HPV载量的临床应用。
文献来源:
Fobian SF, Mei X, Crezee J, Snoek BC, Steenbergen RDM, Hu J, Ten Hagen TLM, Vermeulen L, Stalpers LJA, Oei AL. Increased human papillomavirus viral load is correlated to higher severity of cervical disease and poorer clinical outcome: A systematic review. J Med Virol. 2024 Jun;96(6):e29741. doi: 10.1002/jmv.29741.




